Xəstəxanadaxili pnevmoniya ən çox görülən və ciddi xəstəxana içi infeksiyadır, onun 40%-ni ventilyatorla əlaqəli pnevmoniya (VAP) təşkil edir. Odadavamlı patogenlərin yaratdığı VİP hələ də çətin bir klinik problemdir. İllərdir ki, təlimatlar VİP-nin qarşısını almaq üçün bir sıra müdaxilələri (məqsədli sedasiya, baş qaldırma kimi) tövsiyə edir, lakin VİP traxeya intubasiyası olan xəstələrin 40%-ə qədərində baş verir və nəticədə xəstəxanada qalma müddəti, antibiotiklərdən istifadənin artması və ölümlə nəticələnir. İnsanlar həmişə daha təsirli profilaktik tədbirlər axtarırlar.
Ventilyatorla əlaqəli pnevmoniya (VAP) traxeya intubasiyasından 48 saat sonra inkişaf edən və reanimasiya şöbəsində (YBU) ən çox görülən və ölümcül nozokomial infeksiya olan pnevmoniyanın yeni başlanğıcıdır. 2016-cı il Amerika Yoluxucu Xəstəliklər Cəmiyyətinin Təlimatları VİP-ni xəstəxanada əldə edilən pnevmoniyanın (HAP) tərifindən fərqləndirmişdir (HAP yalnız traxeya borusu olmadan xəstəxanaya yerləşdirildikdən sonra baş verən və mexaniki ventilyasiya ilə əlaqəli olmayan pnevmoniyaya aiddir; VAP traxeya və Çinin mexaniki ventilyasiyasından sonra yaranan pnevmoniyadır). VAP hələ də HAP-ın xüsusi növüdür [1-3].
Mexanik ventilyasiya alan xəstələrdə VİP tezliyi 9%-dən 27%-ə qədər dəyişir, ölüm nisbəti 13% qiymətləndirilir və bu, sistemli antibiotik istifadəsinin artmasına, mexaniki ventilyasiyanın uzadılmasına, ICU-da qalma müddətinin uzadılmasına və xərclərin artmasına səbəb ola bilər [4-6]. İmmunçatışmazlığı olmayan xəstələrdə HAP/VAP adətən bakterial infeksiyadan qaynaqlanır və ümumi patogenlərin paylanması və onların müqavimət xüsusiyyətləri bölgəyə, xəstəxana sinfinə, xəstə əhalisinə və antibiotiklərə məruz qalmasına görə dəyişir və zamanla dəyişir. Pseudomonas aeruginosa Avropa və Amerikada VİP ilə əlaqəli patogenlər üstünlük təşkil edir, Acinetobacter baumannii isə Çində üçüncü dərəcəli xəstəxanalarda təcrid olunub. Bütün VİP ilə bağlı ölümlərin üçdə birindən yarısına qədəri birbaşa infeksiyadan qaynaqlanır, Pseudomonas aeruginosa və acinetobacter səbəb olan hadisələrin ölüm nisbəti daha yüksəkdir [7,8].
VİP-nin güclü heterojenliyinə görə onun klinik təzahürlərinin, görüntüləmə və laboratoriya müayinələrinin diaqnostik spesifikliyi aşağıdır, differensial diaqnostika diapazonu genişdir ki, bu da VİP-in vaxtında diaqnozunu çətinləşdirir. Eyni zamanda, bakteriya müqaviməti VİP müalicəsində ciddi problem yaradır. Mexanik ventilyasiyadan istifadənin ilk 5 günü ərzində VİP inkişaf riskinin gündə 3%, 5-10 gün arasında gündə 2%, qalan vaxtda isə 1%/gün olduğu təxmin edilir. Pik insident ümumiyyətlə 7 günlük ventilyasiyadan sonra baş verir, buna görə də infeksiyanın erkən qarşısını almaq üçün bir pəncərə var [9,10]. Bir çox tədqiqatlar VİP-in qarşısının alınmasına baxdı, lakin onilliklər ərzində aparılan araşdırmalara və VİP-in qarşısının alınması cəhdlərinə baxmayaraq (məsələn, intubasiyadan qaçınmaq, təkrar intubasiyanın qarşısını almaq, sedasiyanı azaltmaq, çarpayının başını 30°-dən 45°-ə qaldırmaq və ağız baxımı kimi) insident azalmayıb və bununla bağlı çox yüksək tibbi yük qalır.
Tənəffüs yolu ilə alınan antibiotiklər 1940-cı illərdən bəri tənəffüs yollarının xroniki infeksiyalarını müalicə etmək üçün istifadə olunur. Dərmanların infeksiyanın hədəf bölgəsinə (yəni tənəffüs yoluna) çatdırılmasını maksimum dərəcədə artıra və sistematik yan təsirləri azalda bildiyi üçün müxtəlif xəstəliklərdə yaxşı tətbiq dəyərini göstərmişdir. İnhalyasiya edilmiş antibiotiklər indi ABŞ Qida və Dərman İdarəsi (FDA) və Avropa Dərman Agentliyi (EMA) tərəfindən kistik fibrozda istifadə üçün təsdiq edilmişdir. İnhalyasiya edilmiş antibiotiklər ümumi mənfi hadisələri artırmadan bronxoektazlarda bakterial yükü və kəskinləşmə tezliyini əhəmiyyətli dərəcədə azalda bilər və mövcud təlimatlar onları pseudomonas aeruginosa infeksiyası və tez-tez kəskinləşmələri olan xəstələr üçün birinci dərəcəli müalicə kimi tanımışdır; Ağciyər transplantasiyasının perioperativ dövründə inhalyasiya edilmiş antibiotiklər də köməkçi və ya profilaktik dərman kimi istifadə edilə bilər [11,12]. Lakin ABŞ-ın 2016-cı il VAP təlimatlarında mütəxəssislər böyük randomizə edilmiş nəzarət edilən sınaqların olmaması səbəbindən köməkçi inhalyasiya edilmiş antibiotiklərin effektivliyinə inamsızlıq göstərdilər. 2020-ci ildə nəşr olunan Faza 3 sınağı (INHALE) də müsbət nəticələr əldə edə bilmədi (VİP xəstələrinin yaratdığı qram-mənfi bakterial infeksiya üçün amikasin yardımlı venadaxili antibiotikləri inhalyasiya edin, ikiqat kor, randomizə edilmiş, plasebo ilə idarə olunan, 3-cü faza effektivlik sınağı, cəmi 807 + amikasinlə dərman qəbulu, 10 gün ərzində sistemli).
Bu kontekstdə, Fransada Regional Universitet Xəstəxanası Turlar Mərkəzinin (CHRU) tədqiqatçılarının rəhbərlik etdiyi bir qrup fərqli bir tədqiqat strategiyası qəbul etdi və müstəntiqin təşəbbüsü ilə, çoxmərkəzli, ikiqat kor, randomizə edilmiş idarə olunan effektivlik sınağı (AMIKINHAL) keçirdi. VİP qarşısının alınması üçün inhalyasiya edilmiş amikasin və ya plasebo Fransada 19 icusda müqayisə edilmişdir [13].
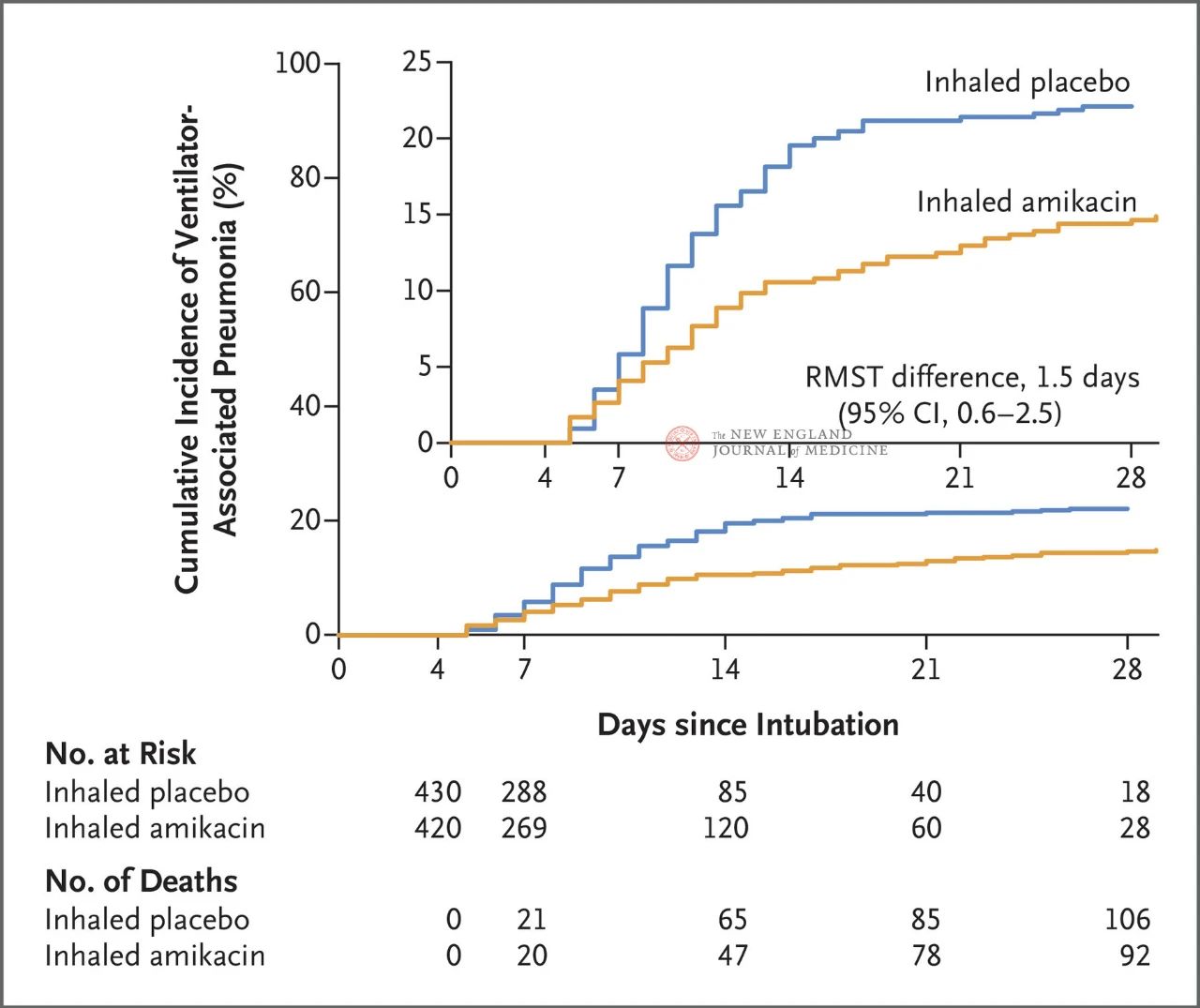
72 ilə 96 saat arasında invaziv mexaniki ventilyasiya olan cəmi 847 yetkin xəstə təsadüfi olaraq 1:1 nisbətində amikasinin inhalyasiyası (N= 417,20 mq/kq ideal bədən çəkisi, QD) və ya plasebonun inhalyasiyası (N=430, 3 gün ərzində 0,9% natrium xlorid ekvivalenti) təyin edilib. Əsas son nöqtə təsadüfi təyinatın başlanğıcından 28-ci günə qədər olan VİP-in ilk epizodu idi.
Sınaqın nəticələri göstərdi ki, 28 gündə amikasin qrupunda 62 xəstədə (15%) VİP və plasebo qrupunda 95 xəstədə (22%) VİP inkişaf etmişdir (VİP üçün məhdud orta sağ qalma fərqi 1,5 gün idi; 95% CI, 0,6~2,5; P=0,004).
Təhlükəsizliyə gəldikdə, amikasin qrupunda yeddi xəstə (1,7%) və plasebo qrupunda dörd xəstə (0,9%) sınaqla əlaqəli ciddi mənfi hadisələrlə qarşılaşdı. Randomizasiya zamanı kəskin böyrək zədəsi olmayanlar arasında amikasin qrupunda 11 xəstə (4%) və plasebo qrupunda 24 xəstə (8%) 28-ci gündə kəskin böyrək zədəsi keçirmişdir (HR, 0,47; 95% CI, 0,23~0,96).
Klinik sınaqda üç məqam var idi. Birincisi, tədqiqat dizaynı baxımından, AMIKINHAL sınağı IASIS sınağına (143 xəstənin iştirak etdiyi randomizə edilmiş, ikiqat kor, plasebo nəzarətli, paralel faza 2 sınaq) əsaslanır. Amikasin-fosfomisinin təhlükəsizliyini və effektivliyini qiymətləndirmək üçün VİP səbəb olduğu qram-mənfi bakterial infeksiyanın inhalyasiya sistemli müalicəsi) və INHALE sınağı, VİP-in qarşısının alınmasına yönəlmiş mənfi nəticələrlə başa çatdı və nisbətən yaxşı nəticələr əldə edildi. Mexanik ventilyasiya və VİP olan xəstələrdə yüksək ölüm və uzun müddət xəstəxanada qalma xüsusiyyətlərinə görə, əgər amikasinin inhalyasiyası bu xəstələrdə ölüm və xəstəxanada qalma müddətinin azaldılmasında əhəmiyyətli dərəcədə fərqli nəticələr əldə edə bilsə, bu, klinik təcrübə üçün daha dəyərli olacaqdır. Bununla belə, hər bir xəstədə və hər bir mərkəzdə gec müalicə və qayğının heterojenliyini nəzərə alaraq, tədqiqata mane ola biləcək bir sıra çaşdırıcı amillər var, buna görə də inhalyasiya edilmiş antibiotiklərə aid edilən müsbət nəticə əldə etmək çətin ola bilər. Buna görə də, uğurlu klinik tədqiqat təkcə mükəmməl tədqiqat dizaynını deyil, həm də müvafiq ilkin son nöqtələrin seçilməsini tələb edir.
İkincisi, müxtəlif VİP təlimatlarında aminoqlikozid antibiotikləri tək dərman kimi tövsiyə edilməsə də, aminoqlikozid antibiotikləri VİP xəstələrində ümumi patogenləri (o cümlədən, pseudomonas aeruginosa, acinetobacter və s.) əhatə edə bilər və ağciyər epitel hüceyrələrində udma qabiliyyətinin məhdud olması, infeksiyanın yüksək konsentrasiyası və sistemin aşağı olması səbəbindən. Aminoqlikozid antibiotikləri inhalyasiya edilən antibiotiklər arasında geniş üstünlük təşkil edir. Bu yazı əvvəllər nəşr olunmuş kiçik nümunələrdə gentamisinin intratrakeal tətbiqinin təsir ölçüsünün hərtərəfli qiymətləndirilməsinə uyğundur və bu, inhalyasiya edilmiş aminoqlikozid antibiotiklərinin VİP-in qarşısının alınmasında təsirini birgə nümayiş etdirir. Onu da qeyd etmək lazımdır ki, inhalyasiya edilmiş antibiotiklərlə bağlı sınaqlarda seçilmiş plasebo nəzarət vasitələrinin əksəriyyəti normal salindir. Bununla belə, normal şoran məhlulun atomlaşdırılmış inhalyasiyasının özünün bəlğəmin durulaşdırılmasında və bəlğəmgətiriciyə kömək etməsində müəyyən rol oynaya biləcəyini nəzərə alsaq, normal şoran məhlul tədqiqatın nəticələrinin təhlilinə müəyyən müdaxiləyə səbəb ola bilər ki, bu da tədqiqatda hərtərəfli nəzərə alınmalıdır.
Bundan əlavə, HAP/VAP dərmanının yerli uyğunlaşması, antibiotiklərin profilaktikası da vacibdir. Eyni zamanda, intubasiya müddətinin uzunluğundan asılı olmayaraq, yerli ICU-nun ekologiyası çoxlu dərmanlara davamlı bakteriyalarla yoluxma üçün ən vacib risk faktorudur. Buna görə də, empirik müalicə mümkün qədər yerli xəstəxanaların mikrobiologiya məlumatlarına istinad etməlidir və kor-koranə qaydalara və ya üçüncü dərəcəli xəstəxanaların təcrübəsinə istinad edə bilməz. Eyni zamanda, mexaniki ventilyasiya tələb edən ağır xəstələr tez-tez çox sistemli xəstəliklərlə birləşdirilir və stress vəziyyəti kimi bir çox amillərin birgə təsiri altında bağırsaq mikroblarının ağciyərlərə çarpaz əlaqəsi fenomeni də ola bilər. Daxili və xarici superpozisiya nəticəsində yaranan xəstəliklərin yüksək heterojenliyi hər bir yeni müdaxilənin geniş miqyaslı klinik təşviqinin uzun bir yol olduğunu müəyyənləşdirir.
Göndərmə vaxtı: 02 dekabr 2023-cü il